
発症頻度と初期診断の現状
聴神経腫瘍は、脳腫瘍全体の約12%を占める比較的頻度の高い疾患であり、人口10万人あたり年間3~4例、東京都では年間約500人が発症しています。CTやMRIの普及により、従来では3 cm程度の大きさでないと発見しづらかった腫瘍が、1~2 cm程度の早期段階でも確実に検出されるようになりました。この早期発見の実現こそが、今後の治療成績に大きく寄与する要因となっています。
三主徴と重症化の段階的症状
初期には、「めまい」→「耳鳴り」→「聴力低下」という順で症状が進行し、これらが「三主徴」として位置づけられます。これらはしばしば耳鼻科で突発性難聴やメニエール病と誤診される恐れがあるため、注意が必要です。腫瘍が直径2~3cm程度に成長すると、顔面神経を刺激するため「顔面のしびれ」や、小脳・脳幹圧迫による「運動失調」「歩行困難」が現れ、さらには水頭症による意識障害といった緊急対応が必要な状態に進展します。
| 症状段階 | 主な症状 | 備考 |
|---|---|---|
| 初期(三主徴) | めまい → 耳鳴り → 聴力低下 | 診断が遅れがちな軽微な段階 |
| 中期(腫瘍が2~3㎝) | 顔面しびれ、運動失調、バランス障害ど | 神経・小脳への圧迫兆候 |
| 重度期(水頭症) | 意識障害や生命侵襲のリスク | 脳幹圧迫の兆候で緊急性が高い状況 |
精密診断に不可欠な造影MRI
三主徴が疑われる症状がある場合には、耳鼻科で措置を受けても改善が乏しいようであれば、造影による高解像度(1~2 mmスライス)MRIによる精査が不可欠です。非造影MRIでは微小腫瘍を見逃す可能性が高く、診断精度が低下します。
腫瘍のサイズ分類とそれに伴う治療難易度(福島分類)
聴神経腫瘍の大きさ(サイズ)は、国ごとで分類が異なりますが、一般に、Small Size、Medium Size、Large Size、Giant Sizeに別れます。手術に最適されたDr.福島の分類では次のように定義しています。一般に聴神経腫瘍は大きさが増大すると共に腫瘍出血や癒着が強くなり、より難しく合併症リスクも高くなります。
| 分類 | 腫瘍径目安 | 参考画像 |
|---|---|---|
| Small | 3~14 mm | 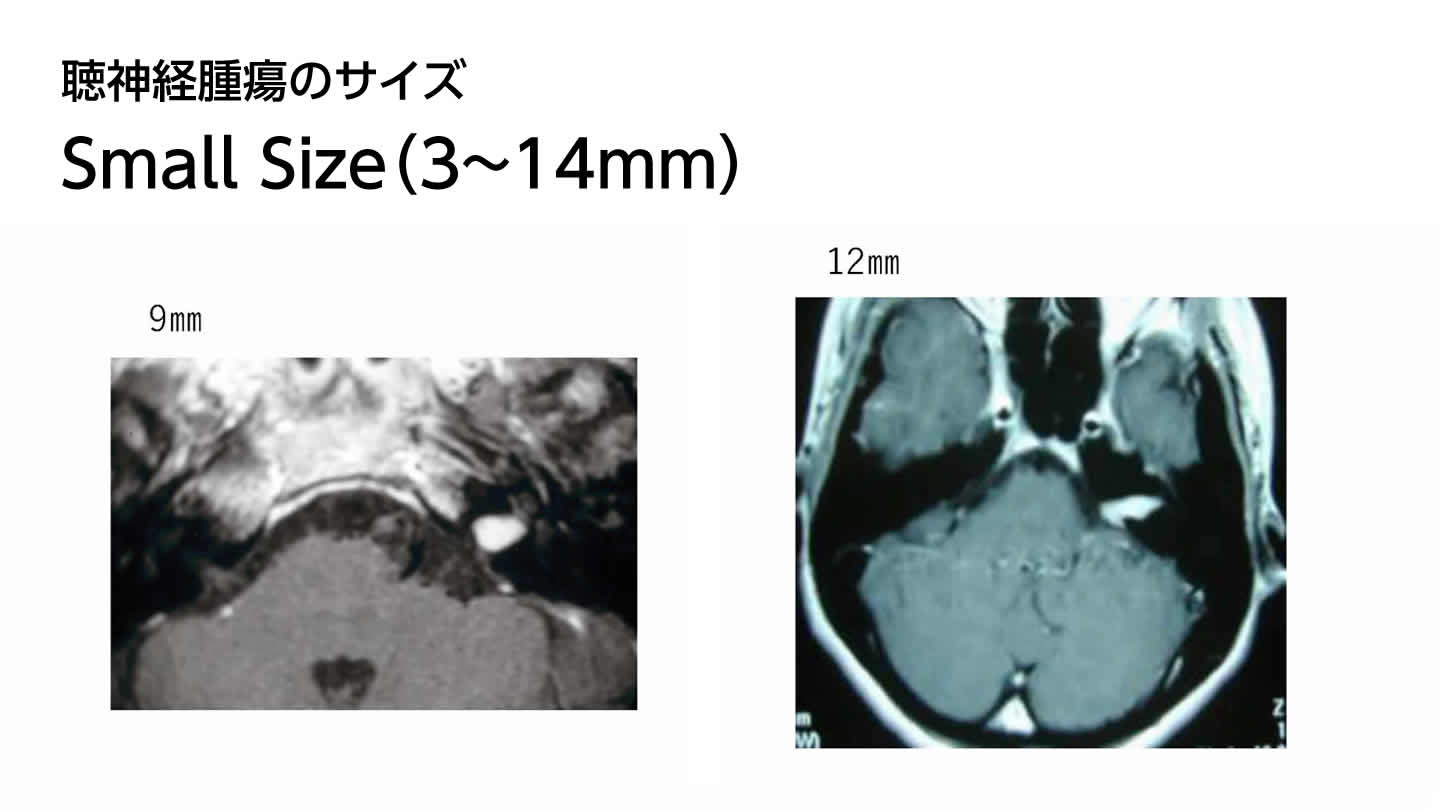 |
| Medium | 15~24 mm | 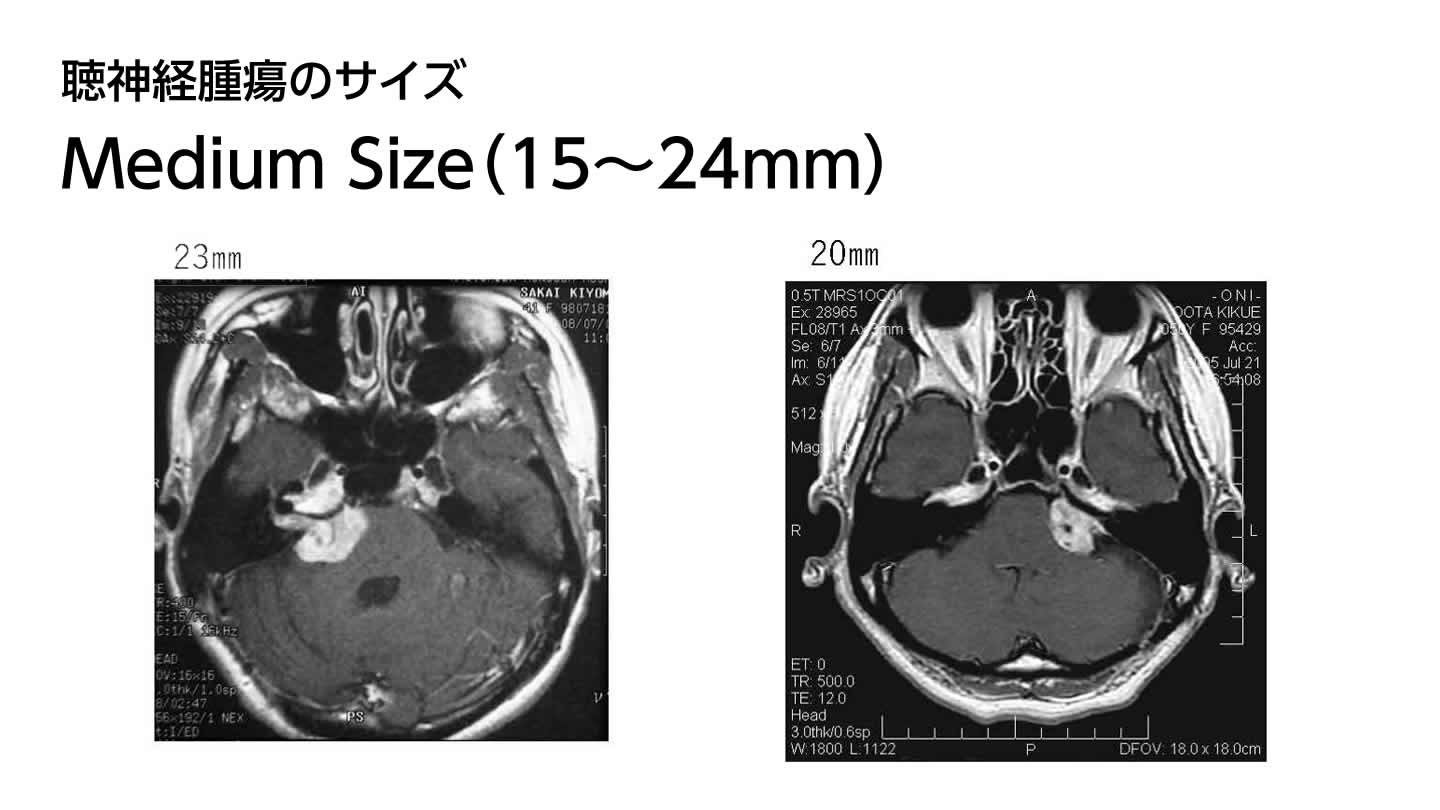 |
| Large | 25~39 mm | 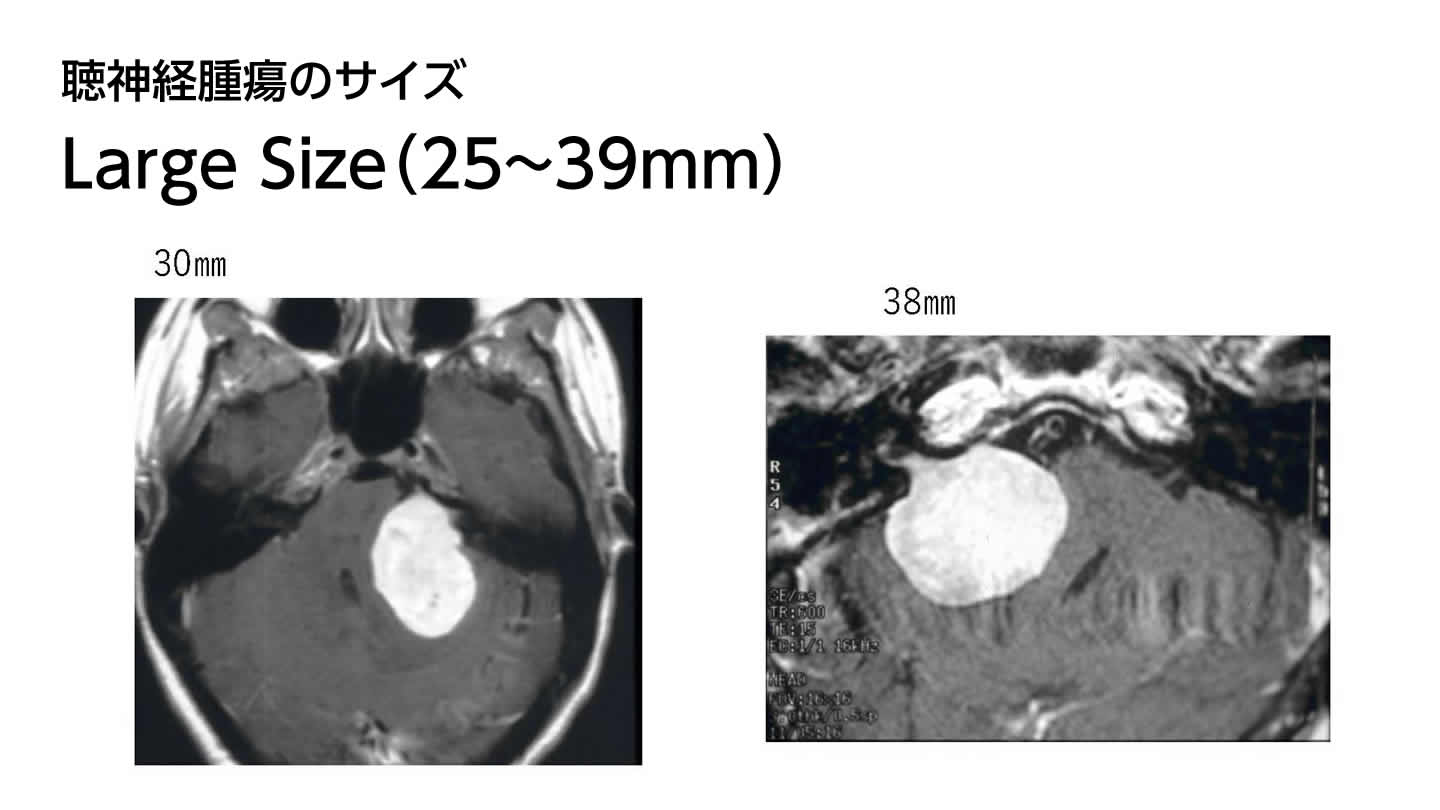 |
| Giant | ≥40 mm | 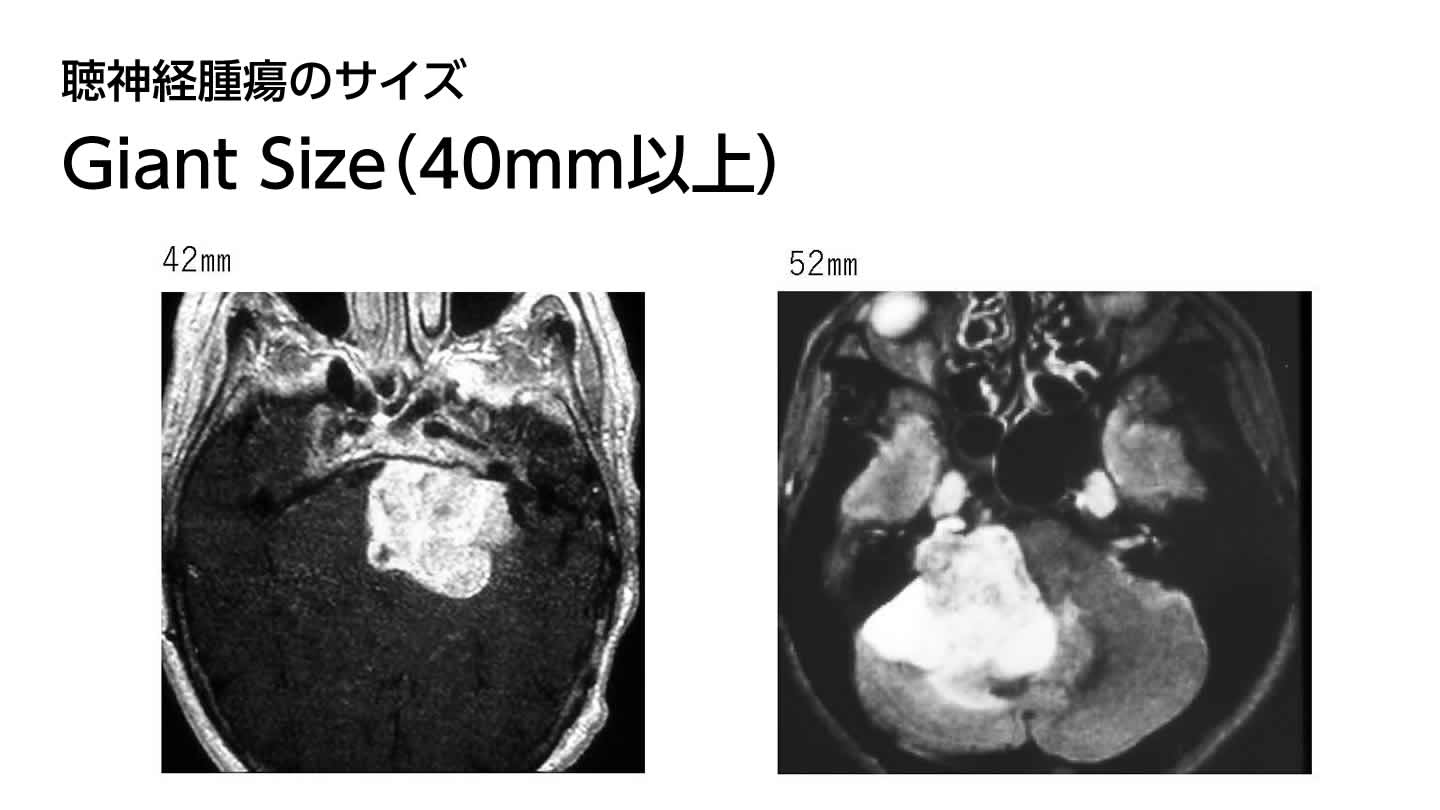 |
聴神経腫瘍は、良性腫瘍ではありますが、通常、年平均1~3 mmの速度で増大します。まれに短期間(1~2 年)で倍増する速度の例もあります。こうした兆候がある場合に「経過観察」を選択すると、後に手術が著しく困難となるリスクがあります。
聴覚評価と術前条件の目安
治療戦略を決定するにあたり、術前の聴覚評価は有用な指標となります。以下の検査は、手術による聴力温存の可能性を判断する際に重要な要素です。
- 純音聴力検査:0〜15 dBの聴力低下であれば正常域とされ、20〜35 dBが軽度、40〜50 dBが中等度の低下に相当します。
- 言語聴力検査(SDS/WR):うまく聴覚を温存するには、Small腫瘍で60%以上、Mediumで70%以上、Largeで80%以上の言語識別率が目安とされます。
- コンピュータABR(聴性脳幹反応検査):術中においては、ABRの5波目の振幅を基準にして、聴覚神経への負荷を最小化しながら確実に摘出を行います。
治療戦略 – 鍵穴手術による早期全摘出を推奨
発見された聴神経腫瘍に対しては、可能な限り早期に、「鍵穴手術」による全摘出を目指す治療が推奨されます。
鍵穴手術は、100円硬貨ほどの小さな頭蓋切開から顕微鏡手術を行うもので、患者の身体的負担や合併症リスクを大きく低減する優れた手法です。 出血や癒着を避けるための手技が術式に組み込まれており、身体への負担を最低限にとどめることが可能です。
2025年7月31日
